Není herpes jako herpes
MUDr. Michaela Syrovátková, MUDr. Miroslav Kobsa, Dětské oddělení Nemocnice v Novém Jičíně
Herpes labialis je velmi časté puchýřnaté onemocnění rtu. Původcem je Herpes simplex typ 1. Po primoinfekci (obvykle v dětství) dochází běhemvživota opakovaně k reaktivaci onemocnění a výsevu puchýřků (většinou po předchozím oslabení organizmu – infekce, fyzická zátěž apod.). Průběh onemocnění je ve většině případů mírný. Terapeuticky zasahujeme až při závažnějším průběhu onemocnění a jeho komplikacích, avšak u imunosuprimovaných jedinců je léčba nutná vždy.
Uvádíme kazuistiku 15leté dívky, jejíž obtíže začaly jako běžný labiální herpes, ale během několika dní došlo k rozsáhlé sekundární bakteriální impetiginizaci ložisek s rozvojem flegmóny levé tváře a očnice a vzniku hnisavé cheilitidy, která vyžadovala poměrně obsáhlý terapeutický přístup. Jako infekční agens byl prokázán Staphyloccus aureus.
Kazuistika
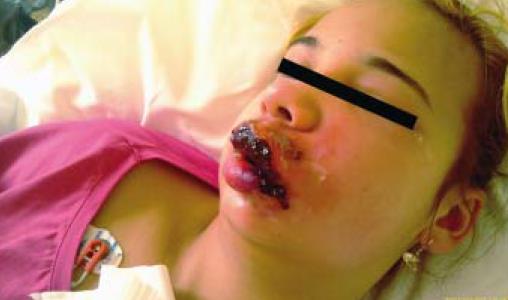 Naší pacientkou je 15letá dívka, žákyně základní školy, s negativní rodinnou anamnézou. Anamnesticky udávala alergii na penicilin. Od dětství trpěla na opakované infekce horních cest dýchacích, v posledních letech prodělala opakované labiální herpetické infekce, které ale vždy dobře zareagovaly na lokální léčbu. Dívka je endokrinologicky sledována pro autoimunitní tyreoiditidu. Současné dívčiny obtíže začaly tři dny před příchodem na naši ambulanci výsevem herpetických puchýřků na horním rtu. Dívka si na ložiska aplikovala několikrát denně zubní pastu, ichtoxyl a heřmánkové obklady (rada příbuzných). Večer před přijetím začala pociťovat tuhnutí levé tváře, která byla zarudlá, na rtech se jí objevily hnisavé defekty. Při příjmu na dětskou JIP měla již výraznou flegmónu levé tváře, která zasahovala až do tkání podél očnice s hnisavou cheilitidou v herpetickém terénu, visus měla neporušený (obrázek 1). Ihned byla vyšetřena oftalmologem, který oční herpetickou infekci opakovaně vyloučil, avšak preventivně nasadil lokální antivirotikum. Dále byla vyšetřena dermatologem a ORL lékařem. Laboratorně měla výraznou elevaci zánětlivých markerů (CRP 300 mg/l, leu 19 tis. s převahou neutrofilů a elevaci prokalcitoninu0,19 ųg/l). V odebraném mikrobiologickém vyšetření hnisu vyšel Staphylococcus aureus, hemokultura byla opakovaně negativní. Po konzultaci s
Naší pacientkou je 15letá dívka, žákyně základní školy, s negativní rodinnou anamnézou. Anamnesticky udávala alergii na penicilin. Od dětství trpěla na opakované infekce horních cest dýchacích, v posledních letech prodělala opakované labiální herpetické infekce, které ale vždy dobře zareagovaly na lokální léčbu. Dívka je endokrinologicky sledována pro autoimunitní tyreoiditidu. Současné dívčiny obtíže začaly tři dny před příchodem na naši ambulanci výsevem herpetických puchýřků na horním rtu. Dívka si na ložiska aplikovala několikrát denně zubní pastu, ichtoxyl a heřmánkové obklady (rada příbuzných). Večer před přijetím začala pociťovat tuhnutí levé tváře, která byla zarudlá, na rtech se jí objevily hnisavé defekty. Při příjmu na dětskou JIP měla již výraznou flegmónu levé tváře, která zasahovala až do tkání podél očnice s hnisavou cheilitidou v herpetickém terénu, visus měla neporušený (obrázek 1). Ihned byla vyšetřena oftalmologem, který oční herpetickou infekci opakovaně vyloučil, avšak preventivně nasadil lokální antivirotikum. Dále byla vyšetřena dermatologem a ORL lékařem. Laboratorně měla výraznou elevaci zánětlivých markerů (CRP 300 mg/l, leu 19 tis. s převahou neutrofilů a elevaci prokalcitoninu0,19 ųg/l). V odebraném mikrobiologickém vyšetření hnisu vyšel Staphylococcus aureus, hemokultura byla opakovaně negativní. Po konzultaci s 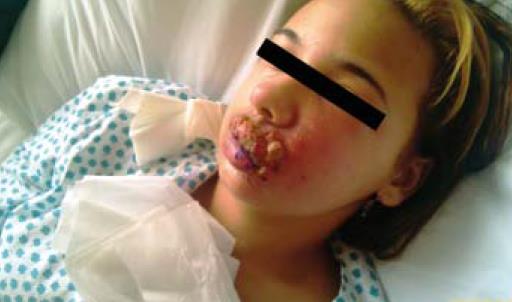 lékaři antibiotického centra jsme dívce nasadili intravenózně dvojkombinaci cefotaxim + metronidazol v kombinaci s intravenózním acyklovirem. Jako lokální léčbu jsme aplikovali na defekty obklady s heřmánkem, na zarudnutí levé tváře střídavě Polysan a solutio Yarisch, analgetizaci dívka překvapivě nevyžadovala. Pro neschopnost otevřít dutinu ústní a velmi omezené polykání jsme dívku zpočátku živili parenterální cestou. Prvních čtyřicet osm hodin hospitalizace byla febrilní kolem 39 °C, třesavky ani zimnice neměla, od třetího dne febrilie ustoupily, dívka byla po celou dobu hospitalizace bez nutnosti ventilační podpory, tlakově i oběhově stabilizovaná. K vyloučení diseminace procesu jsme doplnili rtg plic a ultrasonografické vyšetření břicha, obě vyšetření byla s normálním nálezem. Lokální nález v dívčině obličeji se po přechodné progresi začal od třetího dne zlepšovat, postupně došlo k ohraničení hnisavých ložisek, na levé straně obličeje měla několik až čtyři centimetry hlubokých chobotů, ze kterých neustále vytékal hnis. Každý den jsme na ORL ambulanci prováděli výplachy hnisavých píštělí metronidazolem. Čtvrtý den došlo k odloučení nekrotické tkáně ve střední části horního rtu, následované poměrně rychlým hojením hnisavých eflorescencí. Pátý den jsme vysadili antivirotika, antibiotická medikace byla postupně převáděna na perorální formu,
lékaři antibiotického centra jsme dívce nasadili intravenózně dvojkombinaci cefotaxim + metronidazol v kombinaci s intravenózním acyklovirem. Jako lokální léčbu jsme aplikovali na defekty obklady s heřmánkem, na zarudnutí levé tváře střídavě Polysan a solutio Yarisch, analgetizaci dívka překvapivě nevyžadovala. Pro neschopnost otevřít dutinu ústní a velmi omezené polykání jsme dívku zpočátku živili parenterální cestou. Prvních čtyřicet osm hodin hospitalizace byla febrilní kolem 39 °C, třesavky ani zimnice neměla, od třetího dne febrilie ustoupily, dívka byla po celou dobu hospitalizace bez nutnosti ventilační podpory, tlakově i oběhově stabilizovaná. K vyloučení diseminace procesu jsme doplnili rtg plic a ultrasonografické vyšetření břicha, obě vyšetření byla s normálním nálezem. Lokální nález v dívčině obličeji se po přechodné progresi začal od třetího dne zlepšovat, postupně došlo k ohraničení hnisavých ložisek, na levé straně obličeje měla několik až čtyři centimetry hlubokých chobotů, ze kterých neustále vytékal hnis. Každý den jsme na ORL ambulanci prováděli výplachy hnisavých píštělí metronidazolem. Čtvrtý den došlo k odloučení nekrotické tkáně ve střední části horního rtu, následované poměrně rychlým hojením hnisavých eflorescencí. Pátý den jsme vysadili antivirotika, antibiotická medikace byla postupně převáděna na perorální formu, 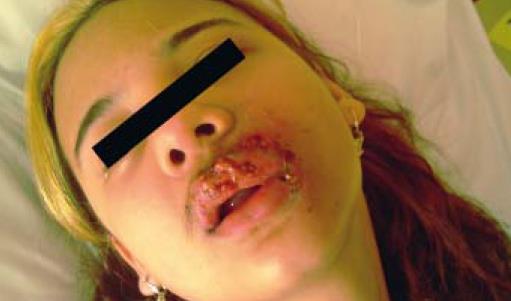 dívka byla již schopna přijímat tekutou stravu. Za týden od přijetí jsmedívku přeložili na standardní oddělení, kde jsme pokračovali v lokálním ošetřování hojících se ložisek na obličeji. Vzhledem k rozsahu postižení jsme dívku vyšetřili po imunologické stránce, ale žádnou patologii jsme neshledali (je třeba zmínit, že laboratorní vyšetření nemusí vždy poruchu imunity odhalit). Dvanáctý den byla dívka v dobrém klinickém stavu propuštěna domů, lokální nález byl uspokojivý. Při kontrolním vyšetření se čtrnáctidenním odstupem na naší ambulanci byl nález na obličeji ve výrazné regresi, okolí levého oka a levá tvář byla zcela bez otoků, na levé části horního rtu byly ještě patrné vklesliny po zhojených ložiscích, na tváři měla asi centimetrovou nebolestivou tužší rezistenci, která byla bez fluktuace. V době kontroly měla dívka ještě omezené otevírání úst na cca tři centimetry. Nadále jsme slečně doporučili pokračovat v užívání imunomodulancií, vitaminovou substituci a lokální ošetřování obličeje Polysanem. Pro sníženou motoriku obličeje byla zahájena cílená rehabilitace. Dívku si ponecháváme ve sledování naší ambulance, výhledově zvažujeme vyšetření v ambulanci plastické chirurgie, ale vše závisí na hojivých a regeneračních procesech.
dívka byla již schopna přijímat tekutou stravu. Za týden od přijetí jsmedívku přeložili na standardní oddělení, kde jsme pokračovali v lokálním ošetřování hojících se ložisek na obličeji. Vzhledem k rozsahu postižení jsme dívku vyšetřili po imunologické stránce, ale žádnou patologii jsme neshledali (je třeba zmínit, že laboratorní vyšetření nemusí vždy poruchu imunity odhalit). Dvanáctý den byla dívka v dobrém klinickém stavu propuštěna domů, lokální nález byl uspokojivý. Při kontrolním vyšetření se čtrnáctidenním odstupem na naší ambulanci byl nález na obličeji ve výrazné regresi, okolí levého oka a levá tvář byla zcela bez otoků, na levé části horního rtu byly ještě patrné vklesliny po zhojených ložiscích, na tváři měla asi centimetrovou nebolestivou tužší rezistenci, která byla bez fluktuace. V době kontroly měla dívka ještě omezené otevírání úst na cca tři centimetry. Nadále jsme slečně doporučili pokračovat v užívání imunomodulancií, vitaminovou substituci a lokální ošetřování obličeje Polysanem. Pro sníženou motoriku obličeje byla zahájena cílená rehabilitace. Dívku si ponecháváme ve sledování naší ambulance, výhledově zvažujeme vyšetření v ambulanci plastické chirurgie, ale vše závisí na hojivých a regeneračních procesech.
Diskuse
Herpes labialis, známý též jako opar, je velmi časté onemocnění, jeho původcem je Herpes simplex virus typ 1. Virus se přenáší kapénkovou
infekcí, k primoinfekci dochází již v dětství. Primární infekce je v 90 % asymptomatická, zbylá část probíhá pod obrazem herpetické 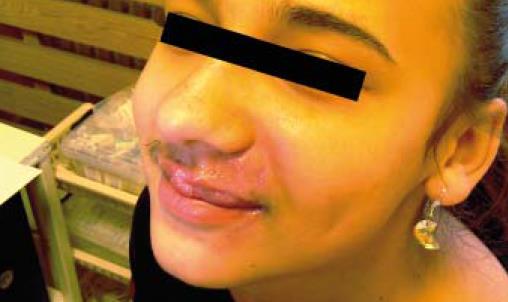 gingivostomatitidy (kojenci), tonzilofaryngitidy (starší děti), zřídkakdy se objeví pod obrazem aseptické meningitidy, sakrální radikuloneuritidy či herpetické encefalitidy. Po odeznění příznaků virus přežívá v senzorických gangliích periferních nervů nebo v Langerhansových buňkách kůže či v buňkách rohovky, odkud poté může být během života opakovaně kdykoli aktivován. Prameny uvádějí, že v dospělosti je virem infikováno okolo 90 % lidí. Spouštěcími faktory aktivace viru jsou většinou: ultrafialové záření, horečnatá onemocnění, stresové situace, náhlé rozčilení, menstruace, imunosupresivní léky, imunodeficit a další. Klinický obraz této infekce bývá typický. Výsevu puchýřků předchází svědění, pocit napětí, bolestivost trvající několik málo hodin až dnů. Drobné puchýřky jsou na zarudlé spodině uspořádány ve skupinkách, jejich obsah bývá čirý, postupně praskají a jsou nahrazovány vznikem žlutavého stroupku. Hojení trvá 7 až 10 dnů a onemocnění obvykle nezanechává jizvu. Onemocnění provázízduření regionálních lymfatických uzlin. Pacient je v době výsevu pro vnímavé jedince velmi infekční. Nevhodnou manipulací a nedodržováním hygienických opatření může dojít k sekundární impetiginizaci ložisek či dalšímu rozsevu infekce(autoinokulace). Jako vzácné komplikace postihující převážně imunokompromitované jedince se uvádějí: herpetická pneumonitida, hepatitida, ezofagitida či encefalitida.
gingivostomatitidy (kojenci), tonzilofaryngitidy (starší děti), zřídkakdy se objeví pod obrazem aseptické meningitidy, sakrální radikuloneuritidy či herpetické encefalitidy. Po odeznění příznaků virus přežívá v senzorických gangliích periferních nervů nebo v Langerhansových buňkách kůže či v buňkách rohovky, odkud poté může být během života opakovaně kdykoli aktivován. Prameny uvádějí, že v dospělosti je virem infikováno okolo 90 % lidí. Spouštěcími faktory aktivace viru jsou většinou: ultrafialové záření, horečnatá onemocnění, stresové situace, náhlé rozčilení, menstruace, imunosupresivní léky, imunodeficit a další. Klinický obraz této infekce bývá typický. Výsevu puchýřků předchází svědění, pocit napětí, bolestivost trvající několik málo hodin až dnů. Drobné puchýřky jsou na zarudlé spodině uspořádány ve skupinkách, jejich obsah bývá čirý, postupně praskají a jsou nahrazovány vznikem žlutavého stroupku. Hojení trvá 7 až 10 dnů a onemocnění obvykle nezanechává jizvu. Onemocnění provázízduření regionálních lymfatických uzlin. Pacient je v době výsevu pro vnímavé jedince velmi infekční. Nevhodnou manipulací a nedodržováním hygienických opatření může dojít k sekundární impetiginizaci ložisek či dalšímu rozsevu infekce(autoinokulace). Jako vzácné komplikace postihující převážně imunokompromitované jedince se uvádějí: herpetická pneumonitida, hepatitida, ezofagitida či encefalitida.
Z terapeutických možností musíme připomenout důležitost včasné aplikace lokálních antivirotických mastí, na našem trhu je velký výběr těchto přípravků v různých cenových relacích (Vectavir, Zovirax, Herpesin, Aciclovir AL aj.). Novým způsobem, jak urychlit hojení oparů, jsou hydrokoloidní náplasti na opary, které lze aplikovat ve všech fázích onemocnění (Compeed, Cosmos, Hansaplast). Perorální podání virostatik je indikováno u těžkých primárních nebo recidivujících infekcí vyvolaných virem HSV, dále pak u pacientů s imunodeficitem. Tzv. epizodická léčba zkracuje intenzitu projevů, sníží počet recidiv, minimalizuje bakteriální komplikace a zároveň umožňuje nasazení prostatika včas již při prodromálním stadiu onemocnění samotným pacientem (aciklovir 5× denně po 4 hodinách s vynecháním noční dávky po dobu 5 dnů, valaciklovir 2× denně po dobu 5 dnů). Tato léčba je vhodná u dětí s recidivujícím herpes labialis, u herpes zosteru u dětí s autoimunním onemocněním, na imunosupresivní léčbě včetně biologické léčby, u dětí v pubertě či v době stresu. Další možnou indikací virostatik je snaha o snížení četnosti opakovaných herpesvirových infekcí jejich dlouhodobým podáváním – tzv. supresivní léčba, která může trvat měsíce i roky (aciklovir 2× denně či valaciklovir 2× denně dlouhodobě). U pacientů se závažným průběhem HSV infekce je indikována parenterální virostatická terapie za hospitalizace (aciklovir 5 mg/kg co 8 hod. i. v.). Z virostatik je lékem volby aciklovir, dále valaciklovir nebo famciklovir, u infekcí vyvolaných aciklovir rezistentní mutantou foskarnet.
Závěr
Případ naší pacientky názorně ukazuje možné následky nevhodné manipulace a anamnesticky udávané nedostatečné hygieny při výsevu labiálního herpesu, kdy došlo k rozvoji rozsáhlé hnisavé flegmóny na obličeji s celkovou reakcí organizmu. Doba hojení byla i přes intenzivní terapeutický zásah výrazně prodloužena. Imunodeficit se nám u naší pacientky nepodařiloprokázat.
Literatura
1. Havlík J, et al. Infekční nemoci. Galén, Praha 2002: 41–42, 132–133.
